Depuis dix ans, les nouvelles technologies tentent de se faire une place dans le monde de la médecine et du soin. Mais elles y sont encore peu et mal utilisées. Freinées par les procédures administratives interminables, boudées par trop de médecins « vieille école », peu soutenues par les industriels et encore moins par les pouvoir publics, les initiatives high-tech de la santé périclitent vite.
Pire, elles peinent à trouver leur modèle économique.
« Dans ce domaine, la principale activité économique consiste à commander des audits et à développer une industrie de... l'événementiel ! regrette Yannick Motel, délégué général du syndicat professionne.
Les entreprises des systèmes d'information sanitaires et sociaux (Lesiss). La France prend un retard considérable, alors qu'elle possède tous les atouts technologiques pour se placer en bonne position dans le concert mondial. »
La modernisation du système de santé français en panne ?
En 2011, une étude commanditée par la Commission européenne classait la France avant-dernière en termes de disponibilité de système d'archivage numérique d'images médicales, tandis qu'une autre étude la classait 16e pour le déploiement de la télémédecine dans les hôpitaux !
Faute de financements et d'une organisation publique adaptée, les technologies ne se sont que peu développées dans notre système de soins. Et celui-ci attend toujours la révolution numérique qu'ont connue la banque et les transports.
Pourtant, les nouvelles technologies dessinent une nouvelle façon de prévenir et de soigner plus efficace : mesures du rythme cardiaque, de la tension ou de la glycémie par des petits capteurs simples et légers à porter, transmission immédiate des données au médecin traitant via un smartphone, grâce aux applications mobiles ad hoc (les applis de la m-santé), tablettes de téléconsultation, etc.
Les nouveaux outils du monde médical
Autant de technologies au service de la forme de tout un chacun, de la prévention des accidents, de la surveillance des maladies chroniques et du traitement des malades. Par exemple, le suivi des opérations qui se fait chez soi.
Ou le maintien à domicile des parents âgés grâce à la télévigilance qui minimise les dangers de l'isolement. La télémédecine permet aussi aux toubibs de soumettre les cas compliqués en direct à des spécialistes situés à l'autre bout du département ou du monde. Et avec les dossiers numériques partagés, les patients évitent de se voir prescrire deux fois le même examen ou des médicaments contre-indiqués à leur état.
Pour le système de soins français, les enjeux sont donc énormes : améliorer les traitements, lutter contre les déserts médicaux, rationaliser les parcours de soins, réduire les périodes d'hospitalisation, etc.
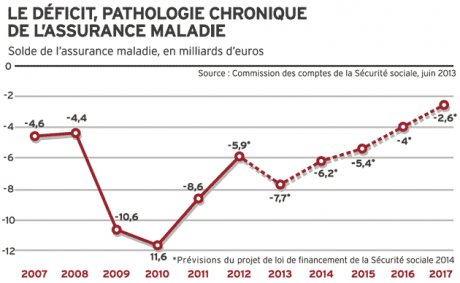
Et économiser à fortes doses des dépenses d'assurance maladie. Pour y parvenir, ce système doit cependant accepter de subir une véritable mise à jour et de revoir tant ses procédures que ses financements. Il doit aussi admettre qu'il lui faudra soutenir à grande échelle les innovations avant d'engranger un retour sur investissement.
L'e-santé en manque de réel pilotage national
Un exemple ? La télémédecine, qui permet de solliciter l'avis d'un spécialiste par écran interposé, a un mal fou à se développer. Selon de nombreux professionnels, le retard est dû à une grande frilosité de la Caisse nationale d'assurance maladie (Cnam). Elle craindrait que les consultations à distance s'ajoutent aux visites traditionnelles et creusent encore le déficit de la Sécu.
En France, la télémédecine a dû attendre l'automne 2010 pour être reconnue par la loi et autorisée. Trois ans plus tard, elle ne peut toujours pas donner matière à rémunération, ce qui n'incite pas vraiment les médecins à s'y mettre, alors qu'ils y sont déjà peu enclins.
« Ils freinent à l'idée de s'ajouter de l'activité en télémédecine surtout si celle-ci n'est pas valorisée, observe le Dr Christine Boutet-Rixe, directrice médicale du Groupement de coopération sanitaire e-santé de Picardie.
Mais cette année, la loi de financement de la Sécurité sociale aborde pour la première fois la rémunération des actes. Certaines régions vont pouvoir expérimenter des nouveaux modes de rémunération. »
En l'absence de volonté politique claire, les petites expérimentations se succèdent çà et là avec des financements régionaux et sans aucun pilotage national.
Expérimentation, un frein majeur pour l'e-santé
Les innovations peinent à se faire connaître en l'absence de tests à grande échelle qui rassureraient les industriels et permettraient aux start-up de passer en phase de développement. Viceprésidente de la Société française des Technologies pour l'autonomie et de gérontechnologie (SFTAG), Ghislaine Alajouanine a été une pionnière dans la promotion de la télémédecine :
« J'incite les entreprises à se rassembler en consortium pour obtenir la puissance nécessaire à faire émerger un véritable secteur économique français qui pourrait se développer à l'international. Certains syndicats comme le Syntec, le Snitem ou Lesiss s'y mettent chacun dans leur coin. Un regroupement permettrait d'atteindre une taille critique. »
Autre handicap majeur souligné par Yannick Motel, l'imbroglio du système français :
« D'une part, la puissance publique fait des annonces d'actions d'ampleur, mais peine à les concrétiser. De l'autre, ce secteur souffre d'un invraisemblable empilement de centres de décision, autonomes et souvent concurrents, ce qui paralyse les initiatives. »
En outre, la culture même de l'univers médical est souvent mise en cause. Directrice du Centre e-santé de Midi-Pyrénées, Valérie Sauterey dirige aussi une plate-forme Platine pour soutenir les porteurs de projet :
« Nous devons jouer un rôle d'interprète entre les différents acteurs car ils ne parlent pas du tout le même langage, explique-t-elle. Un médecin et un ingénieur informaticien ont parfois bien du mal à se comprendre. Chaque acteur qui se lance connaît son domaine de compétence technologique mais pas les pratiques ni la réglementation médicales. »
Ainsi, peut-être plus qu'ailleurs, l'e-santé nécessite de la co-conception entre techniciens de haut niveau et médecins, souvent accusés de technophobie.
« Il n'existe pas de module technologique dans la formation médicale, précise François Piette, professeur à la faculté de médecine Pierre-et-Marie-Curie. Les médecins connaissent très bien les médicaments, certes. Mais ils ne sont pas très emballés à l'idée de devoir apprendre de nouvelles procédures sans en voir vraiment l'utilité. »
Créer des nouveaux modes de prise en charge
Certains ont bien compris l'avantage des nouvelles technologies dans leur pratique et attendent, impatients, que les pouvoirs publics redéfinissent les règles.
« Les médecins libéraux feraient bien de s'intéresser à la télémédecine, affirme Jacques Lucas, vice-président du conseil national de l'Ordre des médecins et délégué général aux systèmes d'information en santé. Mais elle implique de redéfinir le principe de responsabilité.
Nous sommes passés d'une médecine traditionnelle en face-à-face à une pratique en équipe de soins avec plusieurs médecins. La responsabilité doit être clarifiée pour être prise en compte par les assurances. »
Enfin, le développement de l'e-santé souffre de l'absence de modèles économiques fiables.
Dans l'univers du soin, le client final est habitué à voir ses dépenses prises en charge par la Sécurité sociale ou à trouver des solutions financièrement abordables. Or, dans ce contexte, les start-up ont bien du mal à dépasser la phase de l'expérimentation.
« Nous avons besoin d'évaluations larges pour démontrer le bénéfice des solutions et calculer les économies qu'elles génèrent, explique Valérie Sauterey. Cela permettrait de rassurer les investisseurs. Il est possible de lancer des commandes dans le cadre du soutien à l'innovation avec la formule de l'achat public avant commercialisation. »
La société H2AD (40 salariés) peine à développer son système de télésurveillance Twitoo. Avec un prix moyen de 600 euros HT pour l'équipement et 40 euros mensuels d'abonnement à la plate-forme médicale, le dispositif est bien adapté au suivi des maladies chroniques, mais il attend toujours un modèle de prise en charge.
« Nous participons déjà à sept expérimentations avec des ARS [agences régionales de santé, ndlr] ou des établissements de santé. Mais à l'échelle nationale, rien n'avance, déplore son président, le Dr Paul Verdiel. Le suivi quotidien à partir du domicile réduit le nombre de consultations et d'hospitalisations en permettant d'intervenir immédiatement lorsque l'état de santé se dégrade.
Au Danemark, en Norvège et dans certains länder allemands, une prise en charge a été mise en place pour ce type de suivi des paramètres biométriques. Le ministère de la Santé portugais lance aussi une étude sur le sujet. Mais en France, nous disposons d'un système de gestion paritaire complexe et pour lequel les évolutions sont plus lentes. »
Les maladies graves sont désormais mieux soignées
La majorité des pathologies sont aujourd'hui des maladies chroniques comme le diabète ou l'insuffisance cardiaque. Des maladies qui nécessitent la création par les assurances de nouveaux modes de prise en charge par forfait, pour éviter les complications qui coûtent cher.
Bluelinea, par exemple, fabrique des bracelets GPS avec géolocalisation pour les personnes âgées désorientées souffrant de la maladie d'Alzheimer, des dispositifs financés par les proches et les maisons de retraite. La société, créée en 2006 (3,2 millions d'euros de CA en 2013), a également développé une plate-forme de télésurveillance à domicile avec suivi des données physiologiques : BlueHomeCare.
« La politique de santé française s'est toujours concentrée sur le traitement des maladies aiguës alors qu'aujourd'hui les deux tiers des dépenses médicales en France sont liées aux maladies chroniques, souligne son PDG, Alexis Westermann.
Il va donc falloir modéliser un certain nombre de formules pour assurer le suivi de ces polypathologies afin d'éviter des hospitalisations régulières. C'est ce que devrait envisager la loi sur le vieillissement que la ministre déléguée, Michèle Delaunay, a annoncée pour le mois d'avril 2014. »
En Picardie, une des régions pionnières en matière d'informatisation des systèmes de santé, le groupement de coopération sanitaire e-santé réfléchit à un modèle économique pour sa plate-forme de télémédecine.
« Elle serait capable de s'autofinancer après l'investissement initial assuré en grande partie par l'ARS de Picardie, estime le Dr Christine Boutet-Rixe. Elle pourrait vivre en mode "service", mis à disposition des utilisateurs via des abonnements, par exemple. Mais il faut encore identifier les nombreuses valeurs que véhiculent la télémédecine et ainsi la rémunération à associer à un acte de téléconsultation ou de télé-expertise. »
Pour certaines innovations, une partie du développement provient d'autres secteurs que celui de la santé. La start-up Physis commercialise un service d'analyse de données d'électroencéphalogramme permettant un décryptage très fin des différentes phases du sommeil. Depuis son lancement, elle a vu ses recherches soutenues par le ministère de la Défense, très intéressé par ses travaux sur la vigilance.

Maladies aigües ou chroniques : le dilemme français
Au-delà de la prise en charge, les professionnels de santé se montrent soucieux d'éviter de se voir concurrencer par des applications ou des espaces numériques. Or, l'e-santé concerne tout aussi bien la médecine que le bien-être. Ses différentes activités peuvent largement dépasser le cadre de l'assurance maladie, comme l'explique le Dr Jean François Thébaut, membre du collège de la Haute Autorité de Santé :
« Cela va de pratiques encadrées par la législation médicale, comme la télémédecine, l'accompagnement thérapeutique ou le coaching médical, jusqu'à des solutions qui n'ont rien à voir avec l'exercice médical mais qui sont des prises en charge de leur santé par les patients eux-mêmes.
C'est le cas du concept de quantified-self, qui permet à l'utilisateur de se surveiller à partir d'applications mobiles de m-santé ou même des platesformes de patients qui échangent leurs expériences médicales. »
Ne relevant pas d'évaluations particulières, ces nouvelles pratiques mobiles ou Internet se développent notamment à la demande des patients, mais ne donnent pas lieu à des prises en charge par les assurances. Sauf dans quelques cas, tels que le site Internet Médecin Direct dont les activités sont financées par certaines complémentaires santé (lire aussi l'article « Le patient 2.0 »).
Que ce soit à petite ou grande vitesse, l'e-santé va donc transformer notre système de soins. Répondant aux préoccupations d'une société en recherche d'autonomie, d'une meilleure égalité dans l'accès aux soins, d'une nouvelle vision du vieillissement favorisant le maintien à domicile, elle s'imposera peu à peu dans les pratiques. C'est inéluctable.
Avec elle, l'éducation à la santé permettra aussi de responsabiliser les patients et de réduire l'évolution des maladies chroniques tandis que le soin à domicile remplacera l'hospitalisation systématique.
E-santé, "big data", méga business et... immortalité ?
Pour certains spécialistes, l'e-santé est d'ailleurs le corollaire incontournable de la révolution médicale en cours, comme l'explique Laurent Alexandre (actionnaire de La Tribune / NDLR), le fondateur du site Doctissimo et président de DNAvision :
« L'avènement de la génomique et de la médecine personnalisée va entraîner une accélération de la santé électronique. Avec des milliards de données de santé à traiter pour chaque patient, le recours à des systèmes experts va devenir nécessaire.
L'exercice de la médecine ne pourra plus se faire sans technologies numériques et les smartphones deviendront progressivement les tours de contrôle de la santé des patients. »
Présentation de Laurent Alexandre: le recul de la mort / TEDxParis - Octobre 2012/
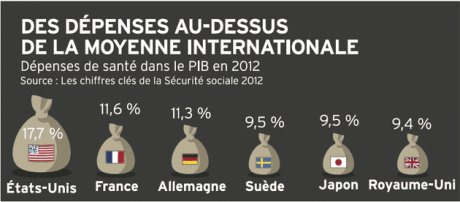
Pour les start-up comme pour les industriels établis, cette santé numérique représente donc des activités à fort potentiel. Estimé à 2,4 milliards d'euros en 2012, le marché de l'e-santé devrait progresser de 4% à 7% en moyenne par an d'ici à 2017, selon le cabinet Xerfi-Precepta. Le secteur de la télémédecine devrait enregistrer la plus forte croissance, devant la télésanté et les systèmes d'information de santé.
Il compte « 5.000 entreprises et 100.000 emplois pour un chiffre d'affaires de 50 milliards d'euros, hors pharma », estime Ghislaine Alajouanine.
À l'échelle mondiale, le PDG d'Intel France, Stéphane Nègre, évalue le marché entre 250 et 500 milliards de dollars. Un potentiel qui n'a pas échappé au géant numérique Google, qui annonçait mi-septembre le lancement de Calico, sa nouvelle entreprise pour s'attaquer au « défi de l'âge et des maladies associées ».
Le magazine américain Time lui avait d'ailleurs consacré sa couverture ainsi titrée : « Google peut-il résoudre la mort ? » Farfelu ? Peut-être pas tant que cela : avec les révolutions technologiques en cours, la médecine dessine les prémices d'un avenir qui pourrait bien nous offrir des centaines d'années de vie supplémentaires.
« En deux siècles et demi, observe Laurent Alexandre, l'espérance de vie moyenne est passée de 25 à plus de 80 ans. Avec les nanotechnologies, les biotechnologies, l'informatique et la science du cerveau, la médecine de demain pourra nous doter d'organes artificiels et d'implants électroniques, régénérer et réparer nos cellules, les mettre en interface avec des composants informatiques, etc.
Aujourd'hui, nous savons lire les 3 milliards de combinaisons chimiques formant notre identité génétique. Cela ouvre la voie au big data dans la santé. » Et il en est d'ailleurs convaincu : « Quelqu'un qui naît aujourd'hui pourrait vivre 1.000 ans. »
Autant dire que les technologies étant là, la médecine personnalisée va tous nous concerner d'ici une dizaine d'années. Même s'il faudra surmonter des obstacles majeurs, comme certains spécialistes le reconnaissent dans un sourire :
« Tant que des fauchés [les start-up] tenteront de monter des innovations pour d'autres fauchés [les patients et l'assurance maladie], la médecine numérique aura du mal à se développer. » N'empêche, l'e-santé est bien dans la seringue.




Il n'y a actuellement aucun commentaire concernant cet article.
Soyez le premier à donner votre avis !